在宅療養支援診療所(一人医師)鈴木内科医院

鈴木内科医院
- 開 設 年
- 1961年
- 所 在 地
- 東京都大田区山王3-29-1
- 医 師
- 1名
- 看 護 師
- 2名
- 事 務
- 5名(非常勤を含む)
- 外来患者数
- 約70名/日
- 在宅患者数
- 約40名
本人、地域の物語を共有し、
外来から在宅、看取りまで切れ目なく
常勤医1名、機能強化型でもない正真正銘の“一馬力”の在支診
東京都大田区、JR大森駅から下町風情の残る商店街を数分歩き、路地に入る。商店街の賑わいと少し距離を置くかのように、ひっそりと立地する鈴木内科医院。朝8時を過ぎると、医院の前にぽつぽつと患者さんが集まり始め、閉じられたシャッターの前で外来受付の開始を今か今かと待つ。おなじみの光景だ。
同院は、現院長の鈴木央先生の父親である荘一氏が1961年に開業。鈴木先生が診療を始めたのは1999年からだ。親子2代、半世紀にわたり、かかりつけ医として地域医療の一端を担ってきた。鈴木先生は「普通の町の診療所です」と言うが、がん緩和ケアや認知症診療にも精通し、開院時から外来と在宅医療を両立させるなど、「普通」という言葉では括れないほど、その対応の幅は広い。
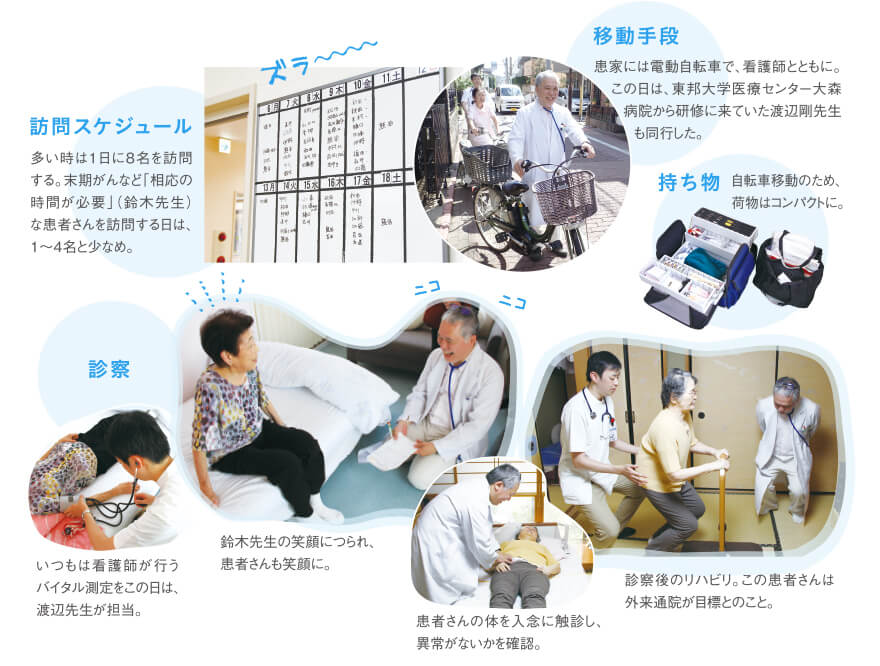
現在、常勤医は鈴木先生のみで、スタッフは看護師が2名と事務5名(非常勤を含む)。在宅療養支援診療所(以下、在支診)であるが、他の診療所などと連携する機能強化型ではなく、正真正銘の“一馬力”の在支診だ。外来は1日平均で60〜70名(写真1)。午前午後の診療の合間に4〜8名の訪問診療を行う。夜間の緊急往診は月1、2件。基本的にファーストコールを鈴木先生が受け、必要に応じて看護師にも連絡する体制を敷く。2名の看護師は、一週間交代でオンコール用の携帯電話を所持している。
在宅患者数は常時40名前後で推移しており、もともと同院外来に通院していた患者さんが概ね半数を占める。疾患別の内訳は、がんが1〜2割、残りは認知症などの慢性疾患の患者さん。同院を中心に半径2kmを訪問診療の対象区域とし、患家には自転車で向かう。外来の合間のわずかな時間で最大8件もの患家を訪問できるのは、狭い区域を小回りの利く自転車で移動するからこそといえる。

院長 鈴木 央 先生
写真1 外来の風景


かかりつけ在支診の強み在宅移行、
外来復帰がスムースに
外来診療と在宅医療を17年間続けてきた鈴木先生は、両方の機能を持つ利点をどう感じているのだろうか。「在宅医療を受ける患者さんの中には、通院することを目標にリハビリテーションに励まれている方もいます。外来はその受け皿となるわけですね。逆に、当院外来の患者さんが通院困難となったとしても、主治医である私は、経過を含め長年の付き合いからその方の物語を熟知しています。スムースな在宅への移行が可能です」
また、55年におよぶ同院の歴史も強みになる。「長く地元に根差していれば、共通の知り合いがいたり、たとえば近くのスーパーマーケットが昔はどうだったかなど、同じ町の住民として地域の物語を共有できています。それが当院の一番の強みかもしれません」初対面であっても、わが町の共通の話題について言葉を交わせば、仲間意識に近いような感情が芽生え、お互いに親近感も湧く。患者さんとの関係性を深める上で、積み重ねてきた歴史は大きなアドバンテージとなる。
訪問医療の風景
先読みの対応を徹底すれば
夜間の呼び出しは減る
外来に、在宅に、息つく間もないように思える鈴木先生だが、「しんどいと感じることはないですね」と他人事のようにサラリと語る(写真2)。これは、病状の予測とそれに基づいた対応を徹底しているからだ。「お看取りが迫っている患者さんを日中に訪問したときに、もしものケースが想定されるようなら、22時ごろにもう一度うかがってもよいか提案します。再度訪問して、深夜の急変がないと判断できれば、きちんと説明して家族を安心させ、私も自宅で休みます。逆に可能性が高いのなら夜中まで待機します。仮に呼び出しがあっても予測の範囲内なので、さほどつらくはないですね」
ほかにも、たとえば発熱が予測されるようであれば、事前に抗生物質やステロイド系の薬剤で、症状緩和を図ることもあるという。「夜間の呼び出しの多くは本人や家族の不安に起因するもの。事前の説明や処置を徹底しておけばだいぶ減ります」と鈴木先生。呼び出しがあっても電話や訪問看護師による対応ですむことも多いそうだ。夜間の緊急往診が月1、2回にとどまっているのは、こうした診療スタンスの賜物といえるだろう。
写真2 鈴木先生のプライベート


「疲弊しないためには、オンオフの切り替えも大事」と話す鈴木先生の趣味はバンド活動。第一興商が主催する「おやじバンドフェスティバル2016」で3位に入賞した。(写真左、ギターを弾く鈴木先生)
やさしく、穏やかな語りかけは個性ではなく、
意図的に行っている
患者さんと向き合う鈴木先生はとても穏やかだ。深く感じ入り大きくうなずいたかと思えば、温かみのある声で語りかける。決して早口にならず、ゆっくりと言葉を発する。これを「すべて意図的です」と言うから驚きだ。「私は“詐欺師声”と言っていますが、患者さんと相対する際は、やさしく穏やかに接することを意識しています。私自身の人柄と思われますが、私本来のキャラクターではありません。コミュニケーションの“技術”なのです」
誤解のないよう付け加えるが、ここで言う“技術”とは本心を偽ることではない。「こうした接し方を続けていると、私に会えば患者さんがホッとする、という状態になってきます。本人や家族との信頼関係は、どんどん深まっていくわけです」
話は変わり、外来でのワンシーン。1人の患者さんが、血圧の数値を書き留めたノートを診察机の上に開いた。一通り目で追った鈴木先生は、穏やかな笑みをたたえながら「よかったですね」「よく頑張りましたね」と語りかける。患者さんの血圧が改善しているのかと思いきや、実はほとんど変動していない。鈴木先生は言う。「これも意図しています。共感を示し、正しい方向に進んでいるという評価をきちんと言葉にする。そうすることで、患者さんも安心できるのです」

関係性構築は1日にして成らず
地道な積み重ねが距離を近づける
鈴木先生が重視するコミュニケーションの相手は、患者さんや家族だけではない。多職種もそこに含まれる。「お互いがフラットな関係で結ばれ、世間話をするような感覚で多職種が医師に助言や指摘をできるくらいでなければ、チームとしてうまく機能しないと思います」
鈴木先生と付き合いの長い多職種との関係は、まさしく阿吽の呼吸だ。鈴木先生ががん患者を週3回、月曜と水曜、金曜に訪問したとする。特に依頼をしなくても、地域の訪問看護師から「私たちは火曜、木曜、土曜に訪問します」と連絡が入るそうだ。ヘルパーがクラウド上に患者さんの褥瘡の画像をアップロードし、その日の22時ごろに鈴木先生が確認したとする。具体的な指示を入力しておくと、訪問看護師による創傷被覆材の貼付やケアマネジャーによるマットレスの交換などの処置・対応は、翌日の午前中には完了しているそうだ。「多職種との関係性を築く上で効果的といわれるのが、“飲ミュニケーション”ですね。ただし、結果を性急に求めすぎると、うまくいかないでしょう。一緒にお酒を飲んだり、食事をしたり、地道に積み重ねていく中で、距離が少しずつ縮まり、信頼関係が深まっていくのだと思います」
患者さんが亡くなった後に、関わった職種が集まって生前の対応を振り返るデスカンファレンスも、関係性強化に有効だという。ポイントは、良かった点をきちんと評価し合うこと。「反省点の言い合いに終始すると、落ち込むだけで終わってしまいますからね」と鈴木先生。
多職種との理想の関係は
なじみの居酒屋と客の間柄
この地で在宅医療に取り組み始めて17年、鈴木先生は地域のかかりつけ医の意識の変化を実感している。「始めたばかりのころは異端児のように見られていました」と苦笑するが、「最近は在宅医療を始める医師から協力を求められることが増えてきました」と語る。
大森医師会の理事である鈴木先生は、在宅医療の普及や地域包括ケアを目的とした活動にも積極的に協力している。東京大学の柏プロジェクトが開発したプログラムに基づく『大田区在宅医療入門研修』のほか、2016年5月には『地域包括ケアの会』の立ち上げにも携わった。「地域包括ケアの会は、医療と介護の連携を進めるための地区集会で、大森医師会立の地域包括支援センターが管轄する区域を対象とします。大田区の人口は70万人。大々的に行うよりも、エリアを限定して多職種が集まる場を設けたほうが、より顔が見える、お互いの腹が見える関係は築きやすいでしょう。大森医師会管内では今年度中に同様の会が複数、立ち上がる予定です」
では、こうした活動が実を結び、地域包括ケアが実現した町では、医師と多職種はどのような関係性で結ばれているのだろうか。鈴木先生は穏やかな笑みをたたえつつ、こう答えてくれた。「初めて行く居酒屋ではメニューを見ながら注文しますよね。でも、なじみの居酒屋なら[いつもの!]と告げれば、あれこれ言わなくても目当てのものが運ばれてきます。そういう関係性ではないでしょうか」



