訪問診療医1日密着
 PM 13:00
PM 13:00
昼食
 PM 13:20
PM 13:20
訪問診療(午後)
-

「94歳まで生きるんだ」と意気込む患者さんに、「そうだね。一族で一番の長寿になろう」と石賀先生が励ます。プラス思考のやり取りが会話を弾ませる。
-
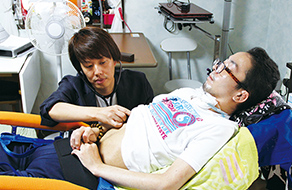
診察の際は、雑談のときとは打って変わり、表情に真剣さがにじむ。
Point4
丁寧な診療の背景に、看護師の貢献

同クリニックの医師1人あたりの1日の訪問件数は6〜10件。1件あたり20〜60分と十分に時間をかける。病状や不安に傾聴し、丁寧にわかりやすく療養上の助言をするだけでなく、本人の趣味や目標など、気持ちが上向くような話題で雑談も楽しむ。「日々を安心して過ごせるよう、不安を取り去ることが何より大切」なのだと石賀先生は言う。仮に不安を残したまま患家を辞去すれば、次の訪問診療を待たずして、携帯電話が鳴り、往診に向かうことになるだろう。見方を変えれば、患者さんや家族への親身なアプローチは、自己防衛ともとれるわけだ。
訪問先でのカルテの入力、バイタルサインの測定、注射や点滴交換などの処置は、すべて同行する看護師が行う。だからこそ、医師は時間をかけて患者さんや家族と話をすることができる。患家から患家へ向かう際の車の運転も看護師の役割だ。これにより、4ページに示した“車内会議”など、医師は移動の時間も有効活用することが可能になる。さらに、クリニックでは訪問診療の準備、訪問看護ステーションとの連絡調整も行うなど、同クリニックの在宅医療は、看護師の貢献なくして成り立たない。
 PM 15:00
PM 15:00
退院前カンファレンス
機能強化型在宅療養支援診療所(有床型)として連携する医療法人富田浜病院にて。退院を控える患者さんが同席し、通院してリハビリを継続するか、在宅医療に移行するか、今後の方針について話し合われた。なお、石賀先生はこの後、同院で月1回行われる連携会議にも参加した。
Point5
病院側が在宅医療への理解を深める場に

退院前カンファレンスには、同クリニックから医師、看護師、ケアマネジャー、病院から担当医、病棟看護師、連携室スタッフら、さらに患者さんと家族が参加する。近隣病院から同クリニックへの紹介患者さんは、基本的に全例、カンファレンスを経ているそうだ。「毎日どこかしらの病院に行っていますね」と話す石賀先生からは、いかにカンファレンスを重要視しているかが伝わってくる。
退院後の生活がイメージできない患者さんや家族の多くは、不安を募らせている。カンファレンスでは、自宅に戻った後、どのような療養環境で、どんな医療が受けられるのか、病院側からの情報を踏まえて在宅医が具体的に説明し、患者さんや家族の不安を取り去る。
目的はもう1つ。全国的にみて、病院の在宅医療に対する理解は、進んでいるとはいえないのが実情だ。カンファレンスは、病院の医師らに、在宅医療への理解を深めてもらう貴重な場にもなる。「一度でも顔を合わせ、私たちにできること、できないことを説明すれば、その医師からは継続して患者さんを紹介していただけます」と石賀先生。
 PM 16:30
PM 16:30
帰院、院内ミーティング
各医師が、この日に訪問した患者さんの状態や診療の内容、今後の見通しなどについて報告。それぞれがしっかりとメモを取るなど、情報共有を重視する同クリニックの姿勢が垣間見えるシーンでもある。
Point6
ミーティングで、患者イメージを共有
同クリニックでは、朝夕のミーティングを毎日欠かさず行っている。朝は15分程度で当番医が前夜の対応を、夕方は30〜60分かけ、その日に訪問したすべての患者さんについて、病状や行った処置、交わした会話の内容などについて報告する。
石賀先生は「時間はわずかであっても、ミーティングは毎日行うことに意義があると私たちは考えています」と言う。たとえば、病状が安定せず、いつ呼び出しの電話があっても不思議ではない患者さんに関しては、頻繁に報告が上がってくる。「その患者さんの担当ではない医師でも、毎日のように報告を受けていれば、療養の経過がストーリーとしてつながり、自然と記憶されます。自分が当番のときに往診依頼があっても、どこに住むどんな患者さんか、どういう状態か、すぐにイメージできるのです」。こうした情報が事前に頭に入っていれば、訪問後も迅速かつ適切な対応が可能になる。また、普段とは別の医師が駆けつけたとしても、患者さんや家族が不安を感じることもない。
 PM 17:00
PM 17:00
残務整理、メール対応など
 PM 18:00
PM 18:00
帰宅
Epilogue
看取りへの思い入れと“いのちの教育”

「在宅医である以上、最期まで任せていただいたということに、最も誇りを感じます。信頼関係を築き、最期まで支え続けてこそ在宅医だと思うのです」
石賀先生は看取りに強烈なまでの思い入れを持つ。看取りが「最期まで任せていただいた」証であるからだ。開業直後の1年間の在宅看取り数は69。それからわずか6年、2014年11月からの1年間は、その4倍以上の300名を看取った。在宅看取り率は83%、がん患者に限れば90%を超える。
「家族、とくに子どもたちに臨死の場面に立ち会ってほしい。現場で“いのちの教育”をしたい」という思いも、石賀先生が看取りにこだわる理由の1つだ。国内の現状を俯瞰すれば、病院で最期を迎えるケースが圧倒的多数を占め、かつてあった家で看取るという文化は衰退し、看取り経験のない家族は増え続けている。
「写真(右上)は患者さんが亡くなられる数時間前に撮影したものです。死とそこに至る過程についてきちんと説明していれば、[きょうでお別れだからね]と告げても、子どもたちから笑顔が失われることはありません。このときは、口を拭う係、足を揉む係など、個々に役割を与えて、看取りまでの時間を過ごしてもらいました」
将来、この子どもたちが在宅医療に、自宅で看取ることに、不安や抵抗を感じることは、おそらくないだろう。“いのちの教育”を重ねれば、看取りの文化が再び醸成され、自宅での看取りを増やすことにつながるはずだ。
また、こうした経験をした子どもたちは、命の大切さ、尊さを知る。人を傷つけることに抵抗感を持たない若者が増え、犯罪の低年齢化が進む昨今の状況に歯止めをかけるという視点からも、“いのちの教育”の持つ意義は大きい。
亡くなる前日まで麻雀を楽しんでいた男性、余命数日と宣言されながらも、自宅に戻り輝くような4カ月を過ごした青年……この日、石賀先生は看取りにまつわる数々のエピソードを語ってくれた。その眼差しは、心に残った出来事を少し興奮しながら母親に報告する子どものように透明だった。揺るぎない信念に基づいて在宅患者を支え続けて6年、力をもらっているのは、案外、石賀先生のほうなのかもしれない。希望を、笑顔を絶やさずに生き抜く患者さんの、そしてそれを支える家族の姿に。











