病院主治医との連携の実際 ーパーキンソン病を例にー
2019年10月某日、取材班は望月先生の訪問診療に同行した。訪問先はパーキンソン病で比較的重度の身体障碍がある患者さんだ。週3回、同院の訪問リハビリも入っているという。
患家に到着するとまっすぐ患者さんのもとへ。まず看護師が血圧などバイタルを測定。そして診察が始まる。望月先生は「リラックスしてくださいね」と声をかけ、聴診器を当てていく。体調の変化やリハビリの状況などを聞きつつ、患者さんの腰の下に手を入れ、圧痛点を探るように前回訴えていた腰痛の状態をチェック。患者さんに痛がる様子は見られなかった。
■訪問診療の様子
-
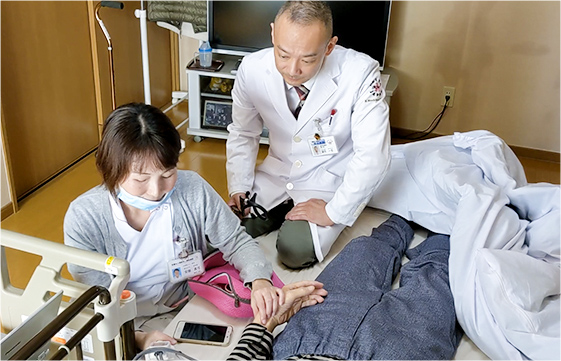
バイタル測定 -
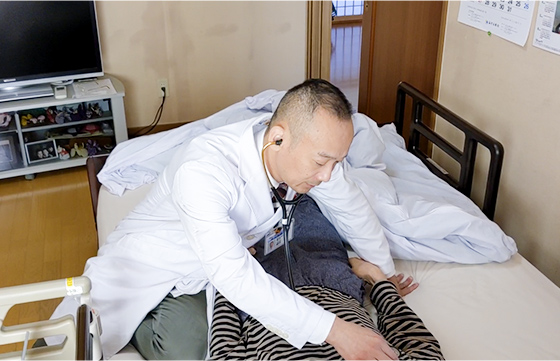
診察開始 -
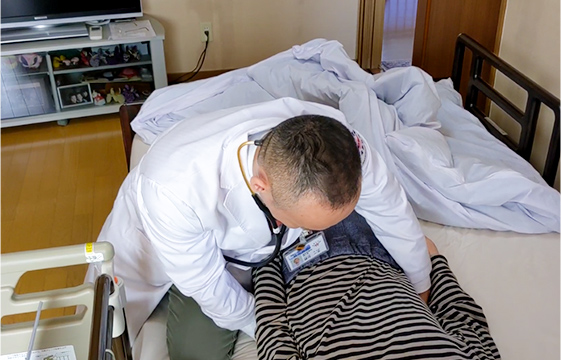
腰痛の状態をチェック
診察後は家族にも近況を聞く。「リハビリの先生から[最近、少し歩けるようになってきましたね]と言われました」とのこと。「薬を調節したことでよくなったですかね?」と望月先生が返すと、「市立病院の先生も[そんなによく効いたのですか]と言っていました」と家族が応じる。
状況を整理する。この患者さんにとって望月先生は在宅主治医。家族の言う「市立病院の先生」とは神経内科の専門医で、主疾患であるパーキンソン病の主治医である。患者さんは月に2回、頴田病院の訪問診療を受けつつ、3カ月に1回のペースで市立病院に通院しているとのことだ。
「患者さんがふだんどんな生活をされているか病院からは見えません。そこをフォローするのが私たちの役目です。症状の変化や服薬状況などから薬物治療の変更が必要と考えられる場合は、診療情報提供書を通して病院の主治医にお伝えしています」(望月先生)
パーキンソン病患者が専門診療科を受診する頻度は、2、3カ月に一回といったところだろう。その一回の、しかも限られた診療時間内に本人や家族が自宅での療養状況を正確に伝えるのは簡単ではない。伝えそびれてしまえば患者さんが不利益を被ることもあり得る。処方変更など薬物治療の調整をタイムリーに行う上で、在宅側からの情報提供は非常に重要といえるわけだ。
往診当番・在宅リベロと自由な働き方。
決して断らない――というのが在宅医療センターの基本方針だ。緊急往診の要請はもとより、どのような疾患・病態でも、即日受け入れを求められても断らない。医師不在で対応できないということにならないよう、同院では“往診当番”と“在宅リベロ”という、いつでも出動可能な遊軍的位置づけの医師を置いている。
「往診当番は呼び名のとおり、緊急往診の依頼に対応する医師です。往診の要請が重なり、往診当番だけでは対応しきれないときは在宅リベロの出番となります。医師不在時の二重の保険というイメージでしょうか。基幹病院などから在宅患者の即日受け入れの連絡があった際に、退院時カンファレンスに行くのも在宅リベロの役目となります」(望月先生)
多様な働き方が認められている点も同院の特徴といえる。医師50名のうち常勤医は10名いるが、在宅医療センター専従といえるのは望月先生だけだ。ほかの医師は外来などとの兼務である。非常勤の医師も多い。子育てが終わり週1日だけ勤務する女性医師、心臓外科医として最先端の医療に携わってきた飯塚病院の名誉院長など顔ぶれは多彩だ。
中でも興味深いのが、自院での外来診療の合間などに、スポット的に同院で在宅医療に携わる開業医だ。在宅患者を引き継いでほしいと、開業医から打診されたことがきっかけだったという。
「年齢的に外来と在宅の両立が厳しくなったからというのがその理由でした。ただ、よくよく話を聞けば、できるなら訪問診療を続けたいとのこと。そこで[患者さんは当院が引き継ぐ][当院の非常勤医として今まで通り訪問診療を行っていただく][夜間や緊急時は当院が対応する]という契約を交わしました」(望月先生)
在宅医療のニーズは今後ますます高まるが、医師の高齢化も進む。ここで示した同院と開業医の協力関係は、在宅難民を出さないための一つの方策になり得るのではないか。
在宅医療における管理栄養士の重要性
冒頭で紹介したように、同院の在宅医療の実績は在支病の中でもトップクラスだ。開始した当初と比べると、はるかに安定的に地域の在宅医療を支えることができている。だが、課題もあるようだ。
「入院と在宅、それぞれ知るスタッフがいるといっても、まだまだ病院内の在宅医療への理解は十分とはいえません。これに関しては、私たちのほうから在宅医療についてもっと積極的に発信していかなければならないと思っています」(山中さん)
「専従の管理栄養士が必須だと思っています。在宅の場では[何を食べたらいいか]と聞かれることがよくありますが、医師ではその質問に正確な回答ができません。何をどう調理して食べるのがよいか、管理栄養士ならば的確な助言が可能です。地域におけるサルコペニアやフレイルの予防には、管理栄養士の関わりが不可欠だと感じています」(望月先生)
Clincian@Home 2020 冬号でも紹介したが、同院は総合診療を軸に外来・入院・在宅医療を一貫して支える体制を整え、経営再建を果たした。地域事情や機能がまったく同じという病院はないため一概には言えないが、それでも同院の現状を見れば、中小規模の病院が経営戦略の見直しを図る場合、在宅医療への参画は選択肢の一つとして一考の余地はあると考えられる。



