- ホーム
- かかりつけ医に必要な在宅医療の知識
- 第6回 神経疾患―レビー小体病としてのパーキンソン病
かかりつけ医に必要な在宅医療の知識(第6回)
神経疾患―レビー小体病としてのパーキンソン病石垣 泰則(コーラルクリニック 院長)
はじめに
レビー小体病は病理学的にレビー小体を有するα-シヌクレオパチーで、パーキンソニズム、認知機能障害・精神症状、自律神経障害を呈し、パーキンソン病(以下PD)、認知症を伴うパーキンソン病、レビー小体型認知症(以下DLB)、純粋自律神経不全症の4病型を包括する概念である。PDとDLBの疾患としての同一性に関しては議論のあるところであるが、PD患者の在宅療養を最期まで支えるためには、まさにレビー小体病である進行期PDの病態を理解し、治療にあたる必要がある。
本稿では、かかりつけのPD患者の在宅療養支援のポイントを解説する。
在宅医療への導入
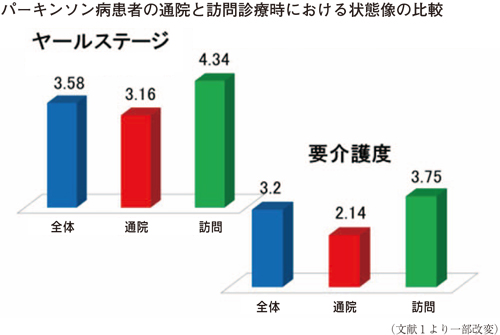
訪問診療は「通院困難な患者」を対象に行うと規定されており、ゆっくりと進行するPD患者を在宅医療にいつ導入すべきかの判断は難しい。当院受診中のPD患者237人を調査したところ、通院診察患者の平均ヤールステージは3.16、平均要介護度は2.14で、訪問診察患者の平均ヤールステージは4.34、平均要介護度は3.75であり(図1))、認知症高齢者の日常生活自立度のランクも訪問患者のほうが通院患者と比較して明らかに高かった。すなわち、何とか歩けるが日常生活に部分的介助を必要とするヤールステージ4あるいは要介護度3が、在宅医療に移行する時期である。認知症を合併している場合、その時期は早めにすることが望まれる。
訪問診療に移行する具体的な手順としては、患者家族が直接かかりつけ医に申し出る、入院先の病院から紹介される、ケアマネジャーからの申し出などがある。入院中の患者は退院前カンファランスで患者・家族、医療者、介護関係者が顔合わせをし、治療や療養に関する方針を共有する。一方、在宅療養中の患者・家族は訪問診療に関する必要な情報を正確に持ち合わせていない場合も多い。そのような場合、患者・家族、ケアマネジャー、看護・介護担当者が同席し、相談外来が行われている。
在宅で何ができるのか、在宅療養をイメージできるよう患者・家族に在宅医をはじめとする専門職が十分な時間をかけて説明し、信頼関係を作るよう心掛ける。癌と異なりパーキンソン病をはじめとする神経難病は経過が長く、訪問診療導入期における丁寧な対応がラポール形成に重要であり、信頼関係が出来上がっているかかりつけ医が在宅主治医になることがこの点においてもふさわしい。
PD治療ガイドラインと実際
日本神経学会は『パーキンソン病治療ガイドライン』第2版を2011年に発表した2)。病初期はドパミンニューロンの機能は保たれており、レボドパやドパミンアゴニストの治療反応も良好(ハネムーン期)である。病状が進行しドパミンニューロンが枯渇すると、ウェアリングオフやジスキネジアが現れてくる。進行期PD治療はこれら難治性症状との闘いであり、モノアミン酸化酵素B(MAOB)阻害薬、カテコール-O -メチル基転移酵素(COMT)阻害薬、ゾニサミド、抗コリン薬、イストラデフィリン、アマンタジン、ドプス等の薬剤を個々の患者に対し使用し、効果と副作用の有無を検証しながら治療を行う。PD症状は運動症状と非運動症状があり、個々の患者の症状は多彩であるため、治療薬の組み合わせはしばしば極めて複雑になる。そのため進行期PDの治療に関しては、治療に精通した神経内科専門医と連携して進めることが望ましい。
PDの運動症状は振戦、筋固縮、無動、姿勢反射障害、すくみ、摂食嚥下障害、構音障害、姿勢異常、ジスキネジアなどの運動合併症が挙げられる。これらは薬剤調整とリハビリテーションを治療の両輪として進めていく必要がある。リハビリテーションにおいては、心身機能の強化を目指し、移動能力すなわち歩行と転倒予防、摂食嚥下機能、呼吸機能、そしてコミュニケーション能力を向上するプログラムが有用である。PDの疾患特性を勘案し実施プログラムはシンプルで、患者自らが自宅で毎日取り組むことができる内容であることが理想的である。晩期進行期から終末期においては関節可動域の維持やマッサージ程度の内容に陥りがちであるが、コミュニケーションや摂食、呼吸に関わるリハビリテーションは患者の尊厳と生活の質(以下QOL)を支える大切な治療の一環である。
PDの非運動症状は運動症状以上に患者QOLに影響を及ぼす。自律神経障害、認知・精神症状、睡眠障害、感覚障害、嗅覚障害、易疲労性、衝動抑制障害等が挙げられる。非運動症状が顕著になる段階では、薬物治療はレボドパを中心としたシンプルな内容となる。PDの精神症状においてはアセチルコリン系のマイネルト基底核の変性の結果、後頭葉の血流が低下し、幻視を呈することが多く、アセチルコリンエステラーゼ阻害薬が奏効することがある。非運動症状は認知症や起立性低血圧などの循環機能障害、頑固な便秘などの消化吸収に関わる機能障害など、生命予後に関連することが推測されるため、表面に現れにくい病状の変化にも配慮することが重要である。
在宅医療の強み
外来に通ってくるPD患者はオンの状態である。担当医の前では脳の中でドパミンやアドレナリンが活発に分泌されるが、家に帰ると歩けなくなる。そのため、患者は自身の悪い状態を担当医に理解してもらいにくい。在宅医療では医師が直接患者宅を訪れ、生活環境における姿をじかに観察することができる。必要に応じ訪問診療時刻を変更し、オフ時間に合わせて診療することも可能である点が強みである。
PDやDLBは薬剤の調節と服薬履行が適切になされないと、病状は急激に悪化する。筆者は訪問薬剤師、訪問看護師、訪問介護士の服薬支援でPD症状が改善し、QOLの向上がもたらされた例を何度も経験した。患者宅を訪問する多職種が情報を共有し、相互に連携することによって患者の療養生活を支える仕組みは地域包括ケアシステムとして全国各地で進められている。医師一人ではできないことが、多職種が協力して可能となる。これこそが在宅医療の最大の強みであろう。
最後に
PD治療は薬物治療をはじめ、近年は外科治療や再生医療、そしてiPS細胞を用いた創薬、ロボットテクノロジーを駆使したリハビリテーションなど、技術開発の進歩が目覚ましい。しかし、PD治療の基本は、患者の話を聞き、よく症状を観察し、生活ぶりや環境に配慮し、その時に応じた治療を行うことである。今何が困っているか、何かつらいことはないか、患者自身と介護する家族に尋ね、問題点を抽出し、優先順位を付けたうえで、重要な課題から解決する努力をすることが大切である。
【文献】
1)石垣泰則:8 パーキンソン病と関連疾患、Ⅳ 在宅医療各論・制度、川越正平編、在宅医療バイブル―家庭医療学、老年医学、緩和医療学の3領域からアプローチする、日本医事新報社、東京、462~469(2014)
2)日本神経学会監修、「パーキンソン病治療ガイドライン」作成委員会編:パーキンソン病治療ガイドライン2011、医学書院、東京(2011)