- ホーム
- かかりつけ医に必要な在宅医療の知識
- 第7回 意思決定支援―生活といのちを支える在宅医療の視点から
かかりつけ医に必要な在宅医療の知識(第7回)
意思決定支援―生活といのちを支える在宅医療の視点から川越 正平(あおぞら診療所 院長)
はじめに
臨死期の対応をリビング・ウィルとして事前に意思表示することを、アドバンス・ディレクティブという。さらに、将来の意思決定能力の低下に備えて、今後の医療や療養について患者・家族とあらかじめ話し合うプロセスのことをアドバンス・ケア・プランニング(ACP)という。しかし、在宅医療の現場において、事はそう単純ではない。患者が認知症を有する場合や予想外に病態が急変した場面などでは、医療従事者や家族が刹那的に意思決定せざるを得ない場面も少なくない。
そこで、意思決定能力を欠く患者に対して適切な緩和ケアを提供するために米国内科学会が提唱したのが、コンセンサス・ベースド・アプローチである1)。
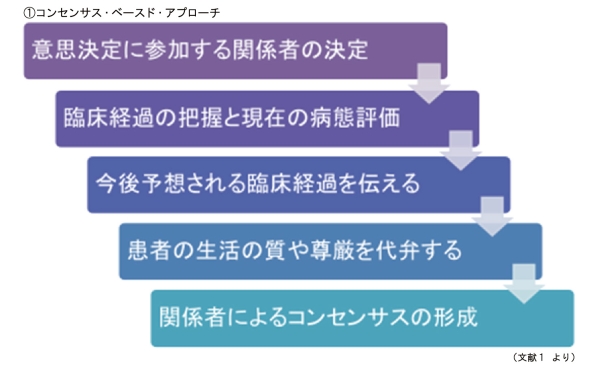
これは、図①のような手順を通じて、患者の代理人としての家族と、信頼関係にある医療者との間で、推定される本人の意思を中心に統一した価値観を形成していく方法である。
本稿ではこのような先行知見を踏まえ、わが国の在宅医療の現場において自らの意向を明瞭に表明することが困難な要介護高齢者が弱っていく過程の中で、どのようにその意思決定を支援していけばよいのかについて論じる。
軌道を踏まえた病状把握
1.軌道における「傾き」や「くぼみ」
通院が難しいからこそ往診適応となっている在宅患者は予備力が乏しいことから、導入時点、または身体機能低下が明白になった時点や重篤な合併症併発の恐れが出てきた時点で、家族とACPについて話し合いの場を持つべきである。この際、Lynn が提唱した「終末期の3つの軌道」を念頭に置いたアプローチが役立つ2)。
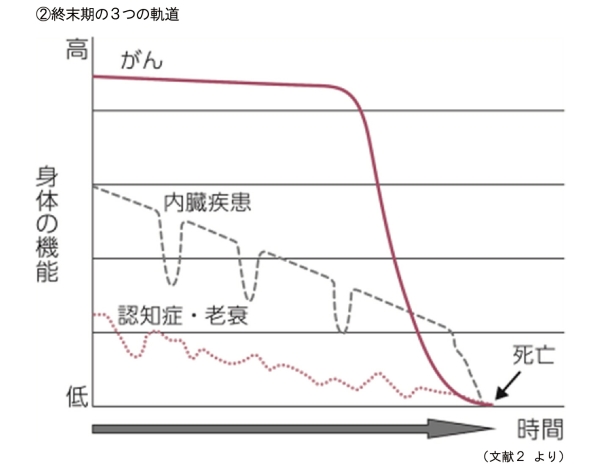
図②の縦軸は身体の機能を表し、横軸は時間軸を示している。臓器障害や認知症・老衰が徐々に増悪・進行するプロセスを、図の曲線の軌道における「負の傾き」が表している。一方、急性期合併症の併発や急性増悪を表しているのが、図の曲線の「くぼみ」である。例えば、感染症や脱水などの急性合併症、転倒・骨折等の事故、脳梗塞など原疾患の再発、心不全や糖尿病など合併症の増悪などが、この「くぼみ」に該当する。
このような「負の傾き」や「くぼみ」の意味するところを医学的に把握し、患者や家族にわかりやすく伝え、今後起こりうる事態にどのように対応するのがよいかを共に考えるスタンスが、かかりつけ医に期待される。
2.全身状態や病態解明の限界
在宅患者の病態変化に伴い、内視鏡検査や胃ろう造設、開腹手術や人工呼吸管理など、侵襲的検査や治療・処置が必要になる場面がありうる。これらの医療処置は患者にとって少なからず痛みや負担を生じるため、その適否については在宅患者の全身状態に応じてよく吟味する必要がある。加えて、患者の全身状態が不良な場合、そもそも侵襲を伴う医療処置に耐えられない可能性も高いため、身体診察や単純レントゲン、単純CT、超音波検査など、大きな苦痛を伴わない方法に限って実施する場合も少なくない。
ただし、あらゆる侵襲的な処置が適応にならないと決めつけることもできない。例えば、大腿骨頸部骨折受傷時の固定術や腸閉塞機転を生じる恐れが高い進行大腸癌に対しての人工肛門造設術などが好例だが、患者の日常生活動作が不良であっても、症状緩和という観点から実施すべき場合もあることを忘れてはならない。
意向の集約
1.患者の「思い」
患者の「思い」はまとまりに欠けている場合も少なくない。意思決定を要する場面とは「悪い知らせを伝える」必要がある場合がほとんどであり、患者は厳しい現実を突きつけられてしばしば葛藤を生じる。そのような場面で、専門性の高い医療の内容を正確に把握して、自らの「意向」として表明することは患者にとって容易でない。ときに「この(末期)がんを治してほしい」というような実現不能な要望や、「ばちがあたったからこんな病気になった」というような患者独自の解釈モデルを有している場面も経験する。そこでは医療者にとっての常識が患者にとっての常識とは限らない。
2.家族の「思い」
また、患者は自宅での療養継続を望んでいるが家族は介護負担を鑑みて施設入所を希望している場合など、家族が患者本人と異なる「思い」を有していることもしばしば経験する。利害関係の存在を含め、家族間での意見の不一致が存在することもある。さらに、要介護高齢者が自分の「意向」を明瞭に表現できない場合、家族の強い「思い」が優先され、方針が決定される事態も実際に生じうる。
3.「思い」を「意向」にまとめる作業
人生の最後の時間をどこで過ごすかを考えるとき、自分の望む場所で過ごすほうが生活の質が高いことは自明と言えよう。だからこそ、治療ケア方針の決定や療養場所の選定にあたっては、患者本人の尊厳や症状緩和を最大限重視する立場を貫くのが原則と考えたい。もちろん、家族による介護が在宅療養継続の半ば前提条件として機能しており、少なからぬ負担や犠牲を家族に強いている場合も実際に存在する。そのような現実をも鑑み、本人と家族双方の「思い」を受け止め、まとまりある「意向」へととりまとめていく姿勢が重要となる。
取り巻く社会的事情
1.医療が患者に及ぼす影響
疾病や治療が、生活や療養場所に大きな影響を及ぼすという現実もある。例えば、気管切開孔の造設に伴い、吸引など医療的ケアを要することになりショートステイの利用が困難になったり、血液透析導入にあたり頻回の送迎サービスを要するとなると、これまで利用していた介護サービスが区分支給限度額内に収まらないなどの場合がある。また、介護保険施設や療養病床が経口摂取困難な患者を受け入れるにあたって、中心静脈ライン設置が条件とされることがある。このような事態は、社会制度が生み出す大いなる矛盾と言える。
2.患者を取り巻く地域資源
患者を取り巻く医療介護資源にも大きく左右される。地域において、在宅医療の後方支援機能を担う病床数が大幅に不足している場合や、地域内に訪問リハビリテーションのリソースが不十分で、サービスを受けたくても受けられないような現実に直面する場合が実際に存在するからである。このように、医療ケアを提供するチームの構成や力量に加え、地域に存在する資源をも総合的に勘案することによって、個別事例に即した治療ケアを提案する必要がある。そのためには、在宅医療を支えるどのような医療や介護の資源が自地域に存在するのかを把握しておくことが極めて重要になる。
多職種協働に基づく支援
在宅医療の現場では十分に病態を究明できない場面が少なくないことから、その中で治療方針決定を求められることはかかりつけ医にとって容易ならざる条件と言える。「意向の集約」の項で例示したような場面における意思決定支援は、医療が担当する範疇をもはや超えており、本来は「家族」や「社会」が解決すべき問題と位置づけるべきかもしれない。にもかかわらず治療上の判断として医師の意見や方針決定を求められるのは、患者や家族、そして社会が抱える様々な困難が病状変化をきっかけに噴出する からである。このような問いに対する重厚な対応策までをにわかに論じることはできないが、ここでは多職種協働が鍵になることを指摘して、本稿を終えたい。
【文献】
1)Karlawish JH, et al : A consensus-based approach to providing palliative care to patients who lack decisionmaking capacity. Ann Intern Med, 130, 835-840(1999)
2)Lynn J : Serving patients who may die soon and their families : the role of hospice and other services. JAMA,285, 925-932 (2001)