在宅緩和ケアにおけるPCAとチーム医療
国立がん研究センター中央病院(東京都中央区)の緩和医療科で3年半ほどキャリアを積み、2008年10月からわたクリニックで在宅緩和ケアに従事。その後、2012年4月から大分市医師会立アルメイダ病院に緩和ケア部長として赴任し、緩和ケア病棟の立ち上げに尽力した。2014年5月から再び、わたクリニックで在宅緩和ケアに携わる首藤真理子先生は、緩和医療専門医であり、病棟と在宅の豊富な経験も有する正真正銘の緩和ケアのエキスパートだ。

PCA導入が望ましいケースとは?
わたクリニックが積極的にPCAによる治療を行う背景には、より良い在宅緩和ケアには不可欠という確信がある。一方で、「全国的に見れば、在宅緩和ケアの現場に広く浸透しているとは言いがたい」と首藤先生は語る。近年は、貼付剤や舌下錠、バッカル錠などオピオイドのラインナップも増え、嚥下能力が低下しているケースでもレスキューが可能になった。仮に経口摂取不可になっても坐薬がある。PCAを用いずとも剤形変更で対応可能と考える医師も少なからずいるのが現状だろう。だが、患者さんや家族の負担をより軽くする、より厳密な疼痛コントロールを行うという視点に立てば、PCAの導入が最適だと考えられるケースがあると首藤先生は強調する。
「たとえば老老介護の場合、自分よりも身体の大きい夫に、妻が坐薬を挿入するのは簡単なことではありません。PCAならば、ベッドサイドでボタンを押すだけですから、介護負担は大きく減少します。また、患者さんの痛みの変動に合わせてオピオイドの用量調整を行うわけですが、少なければ痛みは取りきれないし、過量だと眠くなる。すっきりと目が覚めていてなおかつ痛みが和らいでいる状態に落ち着けるには細かい調整が必要で、そうした微調整にPCAは非常に有用です」
-
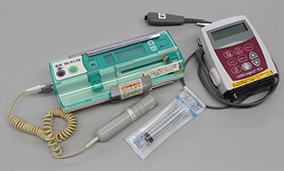
わたクリニックが保有するPCAポンプは3種類24台。投与量や流量調節の頻度などを考慮し、使い分けている。 -

PCA以外で、患者さんや家族の負担を軽減できる対応として首藤先生が挙げたのが、腹部エコー下で行う腹腔穿刺。外来での腹水除去は患者さんが家を出てから帰るまで一日かかることもあるが、在宅であれば1、2時間で処置が完了する。
在宅緩和ケアの質を高めるチーム医療
質の高い在宅緩和ケアを行う上で、もう一つ重要なことがある。多職種によるチーム医療だ。とりわけ、何かがあったときにすぐに患家に駆けつけて医師の指示のもと適切な処置ができる看護師、注射剤の無菌調製や状況に応じて処方変更提案などを行う薬剤師の協力は欠かせない。わたクリニックには長年連携している訪問看護ステーションや薬局がある。「彼女たちがいなければ、当クリニックの在宅緩和ケアは成り立ちません。本当に助かっています」と語る首藤先生の表情からは、連携する看護師や薬剤師に大きな信頼を寄せている様子がうかがえる。
「PCAの導入を決めたとき、そのことを薬剤師と看護師に伝えると、すぐにお互いのスケジュールを調整し、同じタイミングで患家を訪問してくれます。薬剤師が届けた薬液を、看護師がセットする。時間的なロスがほとんど生じることがなく、速やかにPCAによる治療を開始することができます。薬剤師や看護師によるこのような迅速かつタイムリーな対応は、どこでも行われていることではないと思います」
-

定期的に行っている多職種カンファレンスの後に、オピオイドの使い方や副作用など、緩和ケアについて訪問看護師にレクチャーすることも。現場での困り事に関する質問も多いという。
より幅広い緩和ケアの実践をめざして
緩和ケアというと、まずがんを思い浮かべるが、必ずしもがん性疼痛のみを対象とするものではない。WHOによる緩和医療の定義(2002年)に基づけば、[生命を脅かす疾患に直面している患者とその家族に対して、適切なアセスメントに基づく治療やケアを行うことによって苦痛を予防または和らげること]を意味する。わたクリニックの2016年度の看取り数は477名。うち70名は、心不全や認知症、神経難病などの患者さんだ。首藤先生は、いわゆる非がん患者の在宅緩和ケアにも力を入れていきたいと考えている。
「いまは3人に1人が、がんで亡くなるとされていますが、裏を返せば3人に2人は、がん以外の疾患で亡くなっているわけです。心不全やCOPDであれば、急性増悪を繰り返しながら、だんだんと全身の機能が低下し、死に至る。その過程で呼吸困難や疼痛が生じることもあり、それらは緩和ケアの対象となります。また、認知症や神経難病においては、身体的な疼痛はがんと比べると少ないかもしれませんが、患者さんや家族の心のケアや意思決定の支援が必要になります。より幅広く緩和ケアに携わっていきたいというのが、これからの私の目標ですね」



